最終更新日:2026年4月4日
メタルボンドとは?歯科医師が解説する基礎知識から治療の流れ・寿命まで
虫歯治療や歯の審美性向上を検討する際、「メタルボンド」という言葉を耳にしたことはありませんか?
メタルボンドは、金属の強度とセラミックの美しさを兼ね備えた被せ物として、多くの歯科治療で選ばれてきた補綴物です。
一方で、「実際にどのような治療なのか」「前歯や奥歯のどちらに向いているのか」「寿命はどれくらいなのか」「自分に合っている素材なのか」など、疑問をお持ちの方も多いでしょう。
本記事では、歯科医師の立場から、メタルボンドの基礎知識、内部構造、メリット・デメリット、適応症例、金属アレルギーへの注意点、治療の流れ、そして長期的なメンテナンスまで詳しく解説します。
メタルボンドとは?
メタルボンドの定義と正式名称
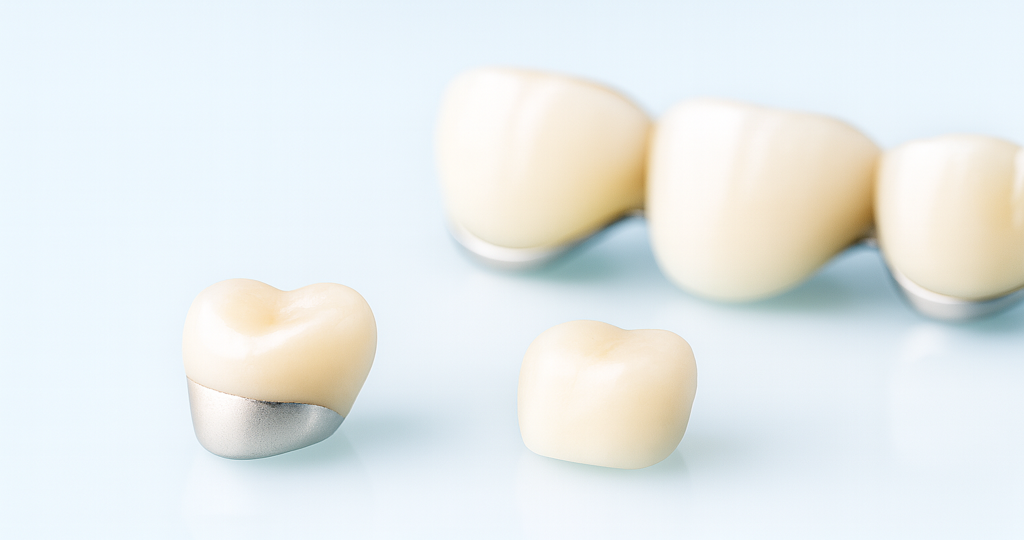
メタルボンド(metal bonded crown)とは、金属の内冠(フレーム)にセラミックを焼き付けて作られる歯科補綴物です。正式には「陶材焼付鋳造冠」と呼ばれ、長年にわたり前歯・臼歯の補綴治療に使われてきた信頼性の高い補綴材料です。
見た目は白いセラミックの歯に近い仕上がりになりますが、内部には金属フレームがあるため、審美性と強度のバランスを取りやすいのが特徴です。
内部構造を詳しく解説
メタルボンドは見た目はセラミックのように白く自然ですが、内部には金属フレームが存在します。主に次の三層構造で構成されています。
① メタルコーピング(金属フレーム)
内側の「核(コア)」となる部分です。白金加金、金合金、コバルトクロム合金などで作られ、補綴物全体の強度や耐久性を担います。特に咬合力が強い奥歯やブリッジなど、安定性が求められるケースで大きな役割を果たします。
② オペーク陶材(不透明セラミック)
金属表面に遮蔽層として焼き付けるセラミックです。金属色を隠し、上層のセラミックが自然に発色するように整える役割があります。
③ 築盛セラミック層(ガラス系陶材)
最外層にあたるセラミック部分で、天然歯に近い色調や艶、形態を作る層です。色の調整や表面の細かな再現が可能で、メタルボンドの見た目を左右する重要な部分です。
メタルボンドのメリット
1. 強度が高い
内部に金属フレームがあるため、割れにくく、咬合力が強くかかる部位でも安定しやすいのが大きなメリットです。単冠だけでなく、ブリッジのような連結構造にも対応しやすい素材です。
2. 長期安定性が高い
メタルボンドは長年の臨床実績があり、適切な治療とメンテナンスを行えば10年以上機能する症例も珍しくありません。歯科医師・歯科技工士の双方にノウハウが蓄積されている点も安心材料です。
3. ある程度の審美性を確保できる
表面はセラミックで仕上げられているため、金属の被せ物より自然な見た目にしやすいです。前歯でも強度を重視したいケースで検討されることがあります。
4. 適応範囲が広い
前歯だけでなく、咬合力が強い奥歯やブリッジにも適応しやすく、強度と見た目のバランスを取りたい場合に使いやすい補綴物です。
メタルボンドのデメリット・注意点
1. 歯ぐきが黒く見えることがある
加齢や歯肉退縮によって歯ぐきが下がると、歯と歯ぐきの境目に金属のラインが見えることがあります。いわゆる「メタルライン」で、特に前歯では気になる場合があります。
2. 金属アレルギーのリスクがある
使用する金属の種類によっては、金属アレルギーの原因となる場合があります。既往のある方や不安がある方は、事前に相談することが大切です。
3. 透明感には限界がある
内部に金属がある構造上、天然歯のような強い透明感や繊細な色調再現には限界があります。前歯で高度な審美性を求める場合には、オールセラミックなど他の素材が向くこともあります。
4. 表層セラミックが欠けることがある
強い咬合圧や歯ぎしり、食いしばりによって、表層のセラミックが欠けることがあります。金属フレーム自体は強くても、表層のセラミックには注意が必要です。
メタルボンドが向いている人・向かない人
向いている人
- 強度を重視したい方
- 奥歯やブリッジでしっかり噛める被せ物を希望する方
- 審美性と耐久性のバランスを重視したい方
- 前歯でも実用性や長期安定性を優先したい方
向かない人
- 前歯で高い透明感や自然感を強く求める方
- 金属アレルギーの既往がある方
- 歯ぐきが下がりやすく、金属ラインが目立つリスクを避けたい方
- 高度な審美性を最優先したい方
前歯への適用ケースと注意点
前歯にメタルボンドを使うこと自体は可能ですが、審美性に関する制約があります。歯ぎしりが強い方や、強度を重視したい方では選択肢になる一方、透明感や微妙な色調再現を求める場合には限界があります。
奥歯・ブリッジでの使用について
咬合力が大きい臼歯部や、複数歯を連結するブリッジでは、メタルボンドの強度が活きやすいです。耐久性を優先するケースでは、今でも有力な選択肢のひとつです。
他の素材との違いも含めて検討したい方は、セラミック治療のページも参考にしてください。
金属アレルギーが心配な場合
金属アレルギーとは?
金属が体内でイオン化して唾液などに溶け出し、口腔内や皮膚にアレルギー症状を起こす状態です。口の中の違和感、頬や口唇のただれ、舌のヒリつき、歯ぐきの炎症、皮膚のかゆみなどとして現れることがあります。
症状は治療直後に出るとは限らず、数か月〜数年後に現れることもあります。
心配な場合の対応
金属アレルギーの既往がある方や不安がある方は、治療前に必ず歯科医院へ相談しましょう。必要に応じて、金属を使わないメタルフリー素材を検討することもあります。
症状や既往によっては、皮膚科での金属パッチテストが勧められることもあります。
歯科医師が慎重に判断する症例
次のようなケースでは、メタルボンドを積極的に勧めにくい場合があります。
前歯部で高い審美性が求められる症例
透明感や細かな色調再現が求められる場合は、他の素材の方が自然に仕上がることがあります。
金属アレルギーの既往がある方
使用金属によっては症状が出る可能性があるため、慎重な素材選択が必要です。
強い歯ぎしり・食いしばりがある方
特に前歯部では、表層セラミックのチッピングが起きやすくなることがあります。
歯ぐきが大きく下がっている方
歯肉退縮によって金属の境目が見えやすくなるため、見た目の問題が出ることがあります。
メタルボンド治療の流れ
1. 診察・検査
まず、お口の状態を確認し、虫歯や歯周病の有無、噛み合わせ、支台歯の状態などを診査します。
2. 治療方針の相談
メタルボンドが適しているかどうかを、ほかの素材と比較しながら相談します。ご希望や予算もふまえて治療方針を決めます。
3. 歯の形成・型取り
被せ物を装着するために歯を整え、必要に応じて仮歯を入れたうえで精密な型取りを行います。
4. 技工所で製作
歯科技工士がオーダーメイドで補綴物を製作します。金属フレームとセラミック層を組み合わせながら、機能と見た目を整えます。
5. 装着・調整
完成した被せ物を装着し、噛み合わせや見た目を確認して調整します。治療後は定期的なメンテナンスも重要です。
メタルボンドの寿命と長持ちさせるポイント
平均寿命の目安
メタルボンドの寿命は、一般的に10〜15年程度がひとつの目安とされています。ただし、使い方やお口の状態によって個人差があります。
寿命に影響する要因
- 歯ぎしり・食いしばりの有無
- 噛み合わせの状態
- 毎日の清掃状態
- 支台歯や歯ぐきの健康状態
- 定期的なメンテナンスの有無
被せ物そのものだけでなく、土台となる歯や歯ぐきの状態も寿命に大きく影響します。
長持ちさせるために大切なこと
毎日の丁寧な歯磨きに加え、歯間ブラシやフロスを使った清掃、定期検診、必要に応じた咬合調整が大切です。歯ぎしりが強い方はナイトガードの使用を勧められることもあります。
よくある質問(FAQ)
メタルボンドとオールセラミックの違いは何ですか?
メタルボンドは内部に金属フレームがあり、オールセラミックは金属を使わない点が大きな違いです。強度ではメタルボンドが有利な場面があり、審美性ではオールセラミックが有利なことがあります。
メタルボンドは前歯にも使えますか?
使える場合はありますが、透明感や歯ぐきとの境目の見え方に限界があるため、審美性を重視する場合は他の素材が向くこともあります。
メタルボンドはどれくらい持ちますか?
一般的には10〜15年程度が目安ですが、歯ぎしり、噛み合わせ、清掃状態、定期検診の有無によって変わります。
金属アレルギーがあると使えませんか?
使用金属によっては注意が必要です。不安がある場合は、事前に相談したうえでメタルフリー素材を検討するのがよいでしょう。
まとめ
メタルボンドは、金属の強度とセラミックの見た目を組み合わせた、実績のある被せ物です。
強度が求められる部位では有力な選択肢になりますが、審美性や金属アレルギーの観点では注意が必要な場合もあります。
ご自身に合った素材を選ぶためには、見た目だけでなく、噛み合わせ、耐久性、金属アレルギーの有無、治療後のメンテナンスまで含めて検討することが大切です。
メタルボンドやセラミック治療について詳しく知りたい方は、スカイビル歯科までお気軽にご相談ください。
この記事の監修者
スカイビル歯科 院長
三島 彰太
日本歯科大学生命歯学部卒業 / 令和6年 スカイビル歯科院長就任
患者さまの状況やニーズに合わせて、保険治療・自由診療・各種クリーニング・審美治療など、最適な治療をご提案しております。